Бронхит у детей: что нужно знать для успешного выздоровления
Ни для кого не секрет, что дети болеют гораздо чаще, чем взрослые. Виной тому, и незрелость защитных механизмов организма, и возрастная несостоятельность иммунитета, и тесное общение в коллективе сверстников.
Самыми распространенными в этой возрастной группе считаются респираторные инфекции. Бронхит у детей – проблема здравоохранения, требующая внимательного к себе отношения. О причинах, механизмах развития, клинических симптомах, актуальных проходах к диагностике и лечению заболевания поговорим в нашем обзоре и видео в этой статье.
Содержание статьи
Актуальность проблемы
Бронхитом в медицине называют неспецифическое воспалительное поражение слизистой оболочки бронхиального дерева. Эта патология входит в обширную группу болезней органов дыхания (БОД), являющихся причиной обращения к педиатру более чем в 50% случаев.
Как утверждает официальная статистика, заболеваемость бронхитом у лиц младше 18 лет колеблется в широких пределах – 14-25 случаев на 1000 человек. Таким образом, воспаление бронхов составляет около 5% от всей педиатрической патологии.
Чаще развивается болезнь у детей:
- проживающих в мегаполисах и крупных промышленных центрах;
- находящихся в неудовлетворительных санитарно-эпидемиологических условиях;
- проживающих в регионах с влажным, холодным, резко-континентальным климатом;
- посещающих детские коллективы;
- подверженных пассивному курению или курящих.
Важно! Самый распространенный возраст для развития патологии – 3-7 лет.
Причины и механизм развития
Причины бронхита у детей достаточно разнообразны. Среди основных выделяют:
- вирусы;
- бактерии;
- паразиты;
- аллергические реакции;
- вдыхание паров токсических веществ, химикатов, ядов и др.;
- врождённые аномалии развития дыхательной системы.
Более чем в 50% случаев болезнь вызывает именно вирус. Возбудители бронхита у детей неспецифичны: это могут быть риновирус, аденовирус, респираторно-синтициальный вирус, вирусы Коксаки, ЕСНО и др. Попадает чужеродный агент через дыхательные пути, вызывая признаки ОРВИ, а затем, при отсутствующем или неправильном лечении, «спускается» в бронхи.
Бактериальный инфекции часто осложняют вирусный бронхит. Также микробы проникают в нижние дыхательные пути с мелким инородным телом, которое ребенок случайно засунул в нос или рот.
У детей, склонных к аллергии, в дыхательных путях развивается вялотекущий воспалительный процесс, вызванный извращённой реакцией иммунитета на аллерген (в том числе и на продукты жизнедеятельности паразитов — остриц, аскарид, лямблий — при их инвазии в ЖКТ ребенка). Это становится причиной развития обструктивного бронхита или бронхиальной астмы.
Классификация
Какой бронхит бывает у малышей?
Практикующие врачи пользуются несколькими классификациями заболевания:
- По происхождению:
- первичный, при котором воспаление развивается непосредственно в бронхах;
- вторичный, при котором бронхит осложняет другую респираторную патологию (назофарингит, трахеит, ларингит).
- По течению:
- острый – развивается внезапно, протекает с яркой клинической симптоматикой и признаками общей интоксикации;
- хронический – имеет вялотекущее стечение и стертое клиническое течение, периодически обостряется;
- рецидивирующий (подострый), при котором частота обострений составляет более трёх в год, каждое из которых продолжается 1 месяц.
- По распространенности:
- ограниченный – воспаление ограничено одним сегментом лёгкого;
- распространенный, при котором повреждение охватывает более двух долей лёгкого;
- диффузный, при котором поражается практически все бронхиальное дерево ребенка.
- По характеру патологического процесса:
- катаральный, сопровождающийся слизистым воспалением бронхов;
- геморрагический – воспалительный процесс с кровоизлияниями в слизистую оболочку;
- язвенный, развивающийся при прогрессировании геморрагического бронхита с нарушением целостности слизистой оболочки и формированием глубоких язв;
- гнойный, при котором образуется и активно выделяется с мокротой гнойный экссудат;
- некротический, вызванный образованием на стенках бронхов участков некротизированной (омертвевшей) ткани;
- фиброзный, при котором на стенах воспалённых бронхов появляются наложения белка фибрина и постепенно развиваются склеротические процессы;
- обструктивный, сопровождающийся сужением просвета бронхов и развитием бронхообструкции.
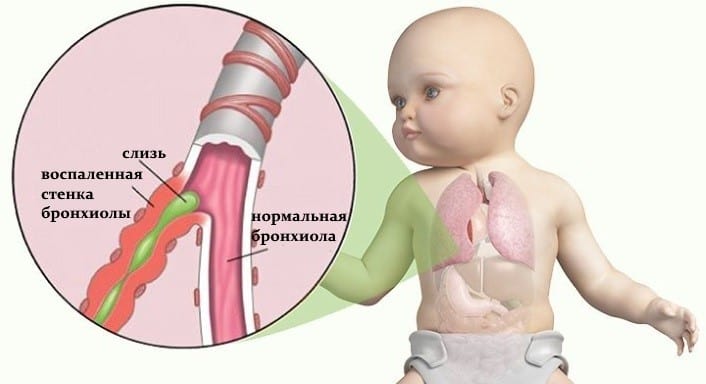
Обратите внимание! Отдельно классификация выделяет такое заболевание, как бронхиолит. Эта патология сопровождается воспалительным поражением самых мелких отделов дыхательного дерева – бронхиол. Она имеет тяжёлое течение и часто осложняется дыхательной недостаточностью.
Помимо этого, классификация подразумевает определение основной причины заболевания. Чаще всего это вирусы и бактерии, реже – действие химических, физических факторов и аллергические процессы. Определение этиологии заболевания важно для составления плана эффективной терапии.
Самые частые виды бронхита у детей – острый катаральный и острый катарально-гнойный. Нередко у малышей до 5 лет встречается обструктивная форма заболевания. Патология быстро распространяется и при отсутствии лечения приводит к развитию осложнений. Хронический и рецидивирующий – редкие разновидности.
Симптомы поражения бронхиального дерева
Острый бронхит у маленьких детей обычно начинается с симптомов вирусной инфекции.
Заболевание начинается внезапно, и ребенка беспокоит:
- саднение, першение в горле;
- слезотечение;
- покашливание;
- изменение голоса (охриплость);
- повышение температуры тела;
- признаки токсического поражения организма (головная боль, слабость, головокружение).






Спустя несколько дней сухой кашель становится более упорным и навязчивым. Постепенно меняется его характер. Благодаря образующемуся в бронхах экссудату начинает откашливаться мокрота.
В зависимости от морфологических особенностей воспаления цвет ее может быть прозрачным, белым или зелёным. Иногда мокрота имеет неприятный гнойный или даже гнилостный запах. Этот период сопровождается повышением температуры тела до 38,5-39,0 °С.
Присоединяются следующие симптомы:
- ухудшение самочувствия;
- слабость, утомляемость, сонливость;
- повышенная потливость;
- одышка;
- боли в области грудной клетки.
Если лечение начато своевременно, полное выздоровление наступает через 10-14 дней. Бронхит у грудных детей протекает тяжело. Воспаление слизистой бронхов провоцирует острую лихорадку, признаки бронхиолита, дыхательной недостаточности. Осложняется ситуация тем, что груднички не умеют отхаркивать мокроту. Слизь, скапливающаяся в бронхиальном дереве, является отличной питательной средой для микроорганизмов и причиной наслоения бактериальной инфекции.
Обратите внимание! Иногда отхаркивающаяся слизь попадает в желудок ребенка и скапливается там. Поэтому рвота у детей при бронхите – достаточно распространенный симптом.
У дошкольников часто развивается обструктивный бронхит. Его ведущими проявлениями становятся:
- приступообразный кашель со слизистой мокротой;
- хрипы, слышимые на расстоянии;
- свистящее дыхание – у детей при бронхите может наблюдаться тахипное (увеличение ЧДД);
- одышка.
Температура при этом может оставаться нормальной.
Возможные осложнения
Осложнения развиваются только при неправильном лечении заболевания. К примеру, острая форма воспаления бронхов может спровоцировать развитие пневмонии.
Бронхопневмония (очаговое воспаление лёгких) – острое заболевание, сопровождающееся:
- резким повышением температуры тела до 40 °С с усилением признаков интоксикации;
- кашель (сначала сухой, а спустя несколько дней влажный), появление слизисто-гнойной мокроты с прожилками крови;
- боль, зуд в груди;
- одышка, учащение частоты дыхательных движений (ЧДД).
Таблица 1: Норма ЧДД у детей:
| Возраст | ЧДД (за 1 минуту) |
| 1-28 дней | 40-60 |
| 1-3 месяца | 40-45 |
| 4-6 месяцев | 35-40 |
| 7 месяцев – 1 год | 30-35 |
| 2-3 года | 25-30 |
| 4-6 лет | 20-25 |
| 7-12 лет | 20-22 |
| 13 лет и старше | 18-20 |
Помимо бронхопневмонии, осложнения патологии у детей могут быть следующими:
- Бронхоэктатическая болезнь – необратимые изменения дыхательной системы, сопровождающиеся расширением и деформацией стенок бронхов.
- Дыхательная недостаточность – нарушение газообмена в организме вследствие уменьшения объема функционирующей дыхательной поверхности.
- Сердечная недостаточность, являющаяся следствием дыхательной недостаточности.
- Бронхиальная астма – инфекционно-аллергическое заболевание, сопровождающееся периодическими спазмами бронхов. В патогенезе этого осложнения у детей после бронхита большую роль играет действие аллергенов.
- Эмфизема – повышенная «воздушность» лёгких.
- Пневмосклероз – замещение функционально активных клеток соединительной тканью, наращение газообмена, деформация и сморщивание лёгочной ткани.
Основы диагностики
Диагностика бронхита у детей не представляет особенных сложностей. Стандартная инструкция рекомендует врачу опираться на клинические, лабораторные и инструментальные данные.
В перечень обследования входит:
- Клиническое обследование:
- сбор жалоб и анамнеза – указание на острое начало заболевания, наличие признаков поражения нижних отделов дыхательной системы;
- общий осмотр – бледность кожных покровов, румянец, слабость;
- измерение температуры тела – лихорадка до 38-38,5 °С;
- аускультация лёгких – дыхание при бронхите жёсткое, сопровождается свистящими сухими или крупно- или среднепузырчатыми влажными хрипами;
- аускультация сердца – тахикардия.
- Лабораторное обследование:
- общий анализ крови – неспецифические признаки воспаления (при вирусной этиологии заболевания – лейкоцитоз за счёт лимфоцитов, при бактериальной – нейтрофиллез со сдвигом лейкоцитарной формулы влево, ускорение СОЭ, при аллергической – повышение уровня эозинофилов);
- биохимический анализ крови – позволяет установить различные признаки нарушения функционирования внутренних органов;
- бактериологические, бактериоскопические тесты отхаркиваемой мокроты – для установления точного возбудителя бронхита при бактериальной форме заболевания, а также определения его чувствительности к антибиотикам;
- исследование мазков из носоглотки, гортани – для установления генеза хронического воспаления бронхов.
- Инструментальное обследование:
- рентгенологическое обследование ОГК – позволяет визуализировать усиление лёгочного рисунка и исключить возможную пневмонию;
- спирография, с помощью которой можно оценить степень нарушения дыхательных функций.
Обратите внимание! Общий анализ крови – простой и быстрый, но в то же время необходимый диагностический тест. С помощью него врач может в кратчайшие сроки установить предположительную этиологию заболевания и составить план дальнейших действий. Начинать специфическое лечение без результатов ОАК нежелательно.
Во время обследования следует дифференцировать бронхит от патологии со схожей клинической картиной – пневмонией, бронхиальной астмой, туберкулёзом, муковисцидозом и др.
Лечение: шесть важных составляющих
Терапия бронхита должна быть комплексной, направленной не только на устранение симптомов заболевания, но и на его этиологические и патогенетические факторы. Во время составления плана лечения учитываются особенности течения воспалительного поражения бронхов, возраст маленького пациента, наличие сопутствующих заболеваний, осложнений.
Общие принципы
При остром неосложненном бронхите госпитализация ребенка в больницу чаще всего не нужна. Однако лечение проводится под строгим контролем участкового педиатра, при необходимости организуется стационар на дому.
Важно! Нахождение под круглосуточным наблюдением медиков показано грудным детям младше 1 года, поскольку у них заболевание часто осложняется дыхательной недостаточностью и другими острыми состояниями.
К основным принципам терапии заболевания относится:
- Постельный режим на время сохранения признаков острой интоксикации. Сохранять минимальную двигательную активность рекомендуется до нормализации температуры тела и улучшения состояния ребенка.
- Обильное питье. В день ребенку следует выпивать около 1,5-2 л теплой жидкости, включая несладкие компоты, морсы, отвар шиповника, щелочную минеральную воду и др. Грудничков рекомендуется чаще прикладывать к груди.
- Соблюдение принципов щадящего питания. Диета при бронхите у детей должна включать лёгкую пищу – молочные продукты, фрукты, овощи. Если аппетит у малыша отсутствует, кормить его насильно не нужно.
- Оптимальная обстановка в помещении. В комнате, где находится больной, не должно быть источников пыли (ковры, мягкие игрушки). Важно регулярно проводить влажную уборку и проветривать помещение.
- Ограничение социальных контактов на время болезни.
При тяжёлом течении воспаления нижних отделов дыхательной системы, выраженных признаках интоксикации, развитии бронхиолита, пневмонии или других осложнений, показана госпитализация ребенка в детскую больницу. Там малыш будет находиться под круглосуточным наблюдением медиков.
Обратите внимание! При возрасте ребенка менее 3х лет, в стационаре с ним может находиться мать или иной официальный представитель.
Помимо четкого соблюдения предписанных врачебных назначений, важно следовать и рекомендациям младшего медицинского персонала.
Сестринский уход при бронхите у детей заключается в:
- сохранений оптимальной температуры и влажности в палате;
- регулярном контроле основных показателей организма пациента (ЧДД, ЧСС, артериальное давление);
- контроле над приемом лекарств и выполнения прочих лечебно-диагностических мероприятий.
При адекватном лечении острый бронхит завершается полным выздоровлением, и через 10-14 дней ребенок выписывается под наблюдение участкового врача.
Этиотропное лечение
Первая группа медикаментов, которые назначаются при воспалении бронхов, называются этиотропными – направленными на основную причину заболевания. При вирусной природе заболевания обычно достаточно дезинтоксикационных мероприятий (обильного питья, ликвидации последствий гипоксии).
При необходимости могут быть назначены противовирусные препараты:
- Римантадин;
- Тамифлю;
- Реленза.
Развитие бактериального воспаления в слизистой бронхов – показание для использования противомикробных средств. Популярные группы антибиотиков, применяемых при инфекциях дыхательных путей в детском возрасте, представлены в таблице ниже.
Таблица 2: Антибиотики для лечения бронхита:
| Группа препаратов | Механизм действия | Торговые названия | Цена |
| Пенициллины | Бактерицидный – разрушение клеточных стенок бактерий | Амоксициллин | 64-166 р. |
| Флемоксин солютаб | 228-472 р. | ||
| Оспамокс | 83-117 р. | ||
| Амосин | 32-73 р. | ||
| Амоксиклав | 125-831 р. | ||
| Аугментин | 72-435 р. | ||
| Макролиды | Бактериостатический – присвоение синтеза белка в клетках микроба | Азитрокс | 186-300 р. |
| Клацид | 390-669 р. | ||
| Сумамед | 223-1060 р. | ||
| Цефалоспорины | Бактерицидный | Зиннат | 234-382 р. |
| Супракс | 724-866 р. | ||
| Цефтриаксон | 264-827 р. |
Выбор препарата осуществляется врачом индивидуально. Так, при неосложненной острой инфекции и отсутствии у пациента аллергических реакций предпочтительно назначение препаратов на основе амоксициллина – Амосин, Оспамокс, Флемоксин солютаб: при бронхите у детей, вызванном чувствительной флорой, они быстро приводят к улучшению самочувствия.
Среди достоинств представителей этой фармакологической группы – отсутствие негативного влияния на печень, почки и другие внутренние органы, возможность применения у детей с первого дня жизни, доступная цена. К минусам можно отнести высокий процент развития реакций гиперчувствительности и ежегодно увеличивающееся число резистентной (устойчивой) микробной флоры.
Амоксиклав при бронхите у детей назначается в том случае, если инфекция вызвана бактериями, способными разрушать бета-лактамное кольцо в структуре обычных пенициллинов. Благодаря содержанию в составе клавулоновой кислоты антибиотик быстро подавляет жизнедеятельность микробов, резистентных к обычному амоксициллину.
Если обострения респираторных заболеваний у ребенка диагностируются часто, педиатры предпочитают назначать лекарства из группы макролидов.Сумамед при бронхите у детей – эффективный препарат с удобным графиком приема. Несмотря на это, он имеет массу побочных эффектов, поэтому должен использоваться только по строгим показаниям.
Цефалоспорины применяются в основном при осложнённых формах поражения бронхов. Супракс разрешено использовать с 6-месячного возраста. Антибиотик имеет широкий спектр действия и активен в отношении большинства возбудителей заболевания. Средство выпускается в виде капсул и суспензии. Цефтриаксон назначают только внутримышечно в виде инъекций.
Патогенетическая терапия
Главными целями патогенетического лечения является:
- снижение вязкости, разжижение слизи;
- сохранение достаточного поступления воздуха в организм;
- облегчение дыхания.
Одним из главных принципов терапии обструктивного бронхита остаётся назначение препаратов бронходилататоров – средств, активно расширяющих просвет бронхов и препятствующих их повторному сужению:
- Беродуал при бронхите у детей – незаменимое средство для снятия спазма бронхов. Выпускается лекарство в форме раствора и аэрозоля для ингаляций. В его состав входят два компонента – ипратропия бромид и фенетерол. Их совместное действие уже в течение нескольких минут приводит к уменьшению силы приступов сухого нестерпимого кашля и одышки.
- Ещё один популярный препарат – Эуфиллин: при бронхите детям его часто назначают внутрь в таблетках или в виде инъекций. Поскольку средство действует на рецепторы, расположенные не только в бронхах, но и во всем организме, оно имеет множество противопоказаний и должно быть рекомендовано лечащим врачом после обследования.
- Пульмикорт при бронхите у детей используется реже. Этот гормональный препарат назначается только при осложненном течении заболевания и сильной бронхообструкции в тех случаях, когда результата от традиционной терапии нет, или он незначительный.
- Эреспал при бронхите у детей – препарат на основе фенспирида гидрохлорида, уменьшающий воспаление и спазм в бронхах. Выпускается в виде сиропа, назначается пациентам старше 2 лет.
Еще одна обширная группа препаратов, применяемая при воспалении бронхов – отхаркивающие средства. Их назначают для разжижения и облегчения выведения густой и вязкой мокроты, скапливающийся в нижних отделах бронхиального дерева.
В педиатрической практике особенно популярны средства на основе амброксола – Амбро, Лазолван, Амбробене: при бронхите у детей они показывают отличные результаты за короткий период. Использовать их можно как в форме таблеток или раствора для приема внутрь, так и ингаляционно.
Не менее популярен и Аскорил при бронхите у детей. Этот комплексный препарат на основе бромгексина, сальбутамола и гвайфенезина обладает муколитическими, отхаркивающими и бронхолитическими свойствами.
Симптоматическое лечение
Симптоматическая терапия заключается в устранении неприятных признаков заболевания. В комплексе с основными препаратами назначаются жаропонижающие, противовоспалительные, средства, назальные капли (при насморке), леденцы и таблетки для рассасывания (при боли в горле). В период восстановления после долгой болезни желательно пройти курс витаминотерапии.
Физиотерапия
Физиотерапия при бронхите у детей – перспективное направление медицины. С помощью действия на организм физических сил (электрического тока, тепла и др.) можно добиться скорейшего выздоровления.
Важно! Любые физиотерапевтические методы можно применять после нормализации температуры тела и стабилизации основных показателей (ЧДД, ЧСС, АД). В разгар острого бронхита такие лечебные процедуры противопоказаны.
Электрофорез
Электрофорез – проверенный и высокодейственный метод. Он заключается во введении в организм пациента лекарственного препарата и воздействии на него электрического тока определенной частоты. Процедура активно разжижает мокроту в бронхах и способствует ее выведению.
Горчичники
Ещё один эффективный способ избавиться от застарелого кашля – прогревание: при бронхите у детей оно способствует улучшению кровообращения органов грудной клетки и ускоряет выздоровление. Однако выполнять процедуру можно только по назначению врача: при некоторых формах воспаления бронхов она может быть очень опасна.
Первое, о чем мы вспоминаем, когда необходимо прогреть грудь ребенка при затянувшейся болезни – это горчичники. Но можно ли при бронхите ставить горчичники детям?
Лечебный эффект от процедуры – следствие действия эфирных масел и глубокого теплового воздействия на органы грудной клетки. Она способствует снятию воспаления, улучшению отхаркивания мокроты. Проводится на этапе остаточных явлений бронхита.
Важно! Во время проведения процедуры никогда не накладывание горчичники на область сердца.
Компрессы
Греющими и противовоспалительными свойствами обладают и компрессы при бронхите: для детей чаще всего назначаются горячие отвары трав (подорожника, девясила, багульника, мать-и-мачехи), натуральный мед, разведённый спирт или водка, сок алоэ и других лекарственных растений. Компрессы для детей при бронхите не должны составляться на основе уксуса или неразбавленного спирта.
Банки
Еще один некогда популярный способ прогреть лёгкие – стеклянные банки. Раньше банки при бронхите детям ставили повсеместно. Однако сегодня проводить этот физиотерапевтический метод лечения специалисты не рекомендуют.
Ставя банки детям при бронхите, мы способствуем грубому нарушению кровообращения в коже и ПЖК, повреждению поверхностных артерий и вен. Это может стать причиной сильного болевого синдрома или даже кровотечения.
Парафин
Парафиновые аппликации позволяют добиться глубокого прогревания органов грудной клетки, усилить потоотделение и улучшить газообмен между тканями. Парафин при бронхите для детей показан в случаях хронического или подострого остаточного кашля.
Народные методы
Большой популярностью пользуются и народные методы лечения воспаления бронхов. Отвары трав, тёплый чай с медом и лимоном, малиновое варенье, барсучий жир при бронхите у детей – эффективные и безопасные средства.
Обратите внимание! Мед – лучший помощник в борьбе с долгим и упорным кашлем. Помимо приема внутрь эффективной считается медовая лепешка от бронхита: для детей это более щадящий, удобный и простой вариант компресса на спину или грудь по сравнению с банками и горчичниками.
И все же, лучшим способом борьбы с бронхитом остаётся его профилактика. Чтобы не допустить развития заболевания, важно следовать принципам ЗОЖ, правильно и полноценно питаться, соблюдать режим дня, чаще бывать на свежем воздухе.
Употребление достаточного количества фруктов и овощей, занятия спортом, закаливание — эти мероприятия играют на руку юному пациенту, делая его организм крепким и выносливым.















 Нравится статья
Нравится статья 

