Бронхиальная пневмония. Почему она так опасна?
Бронхиальная пневмония – заболеваний, провоцируемое бактериальной микрофлорой (реже микопатогенами), при котором в патогенез вовлекаются прикорневые зоны легочной ткани, бронхиолы и бронхи. Часто болезни предшествуют бронхиты и респираторные заболевания, воспалительный процесс спускается и может перерасти в очаговые, а затем и более обширные формы.
Данный вид заболевания легких встречается достаточно часто, поэтому важно правильно дифференцировать недуг и провести качественное лечение с целью профилактики рецидивов и перехода в хроническую форму.

Содержание статьи
Причины
Воспалительный процесс происходит при заражении бактериями (различные кокки, кишечная или гемофильная палочка), редко при очень слабом иммунитете болезнь развивается на фоне поражения тканей грибковыми инфекциями. Основа патогенеза состоит в аномальном изменении дренажной способности бронхов мелкого и среднего калибра, спровоцированная болезнетворными микроорганизмами.
Как правило, предшественниками бронхопневмонии являются различные бронхиты, грипп, запущенные заболевания верхних дыхательных путей (при самолечении или отсутствии надлежащей терапии).
Обратите внимание. Лица, обладающие слабым иммунитетом более подвержены этому виду заболеваний легких.
В группе риска находятся:
- заядлые курильщики;
- имеющие диагноз ХОБЛ различной степени тяжести;
- люди с иммунодефицитом вне зависимости от этиологии;
- те, кто подвержен частым контактам с токсическими парами, пылью;
- при наличии инородных тел в дыхательных путях.
Клинические признаки
Если воспаление легких формируется как осложнение в следствии катаральных процессов в верхних дыхательных путях, то определить осложнение присоединение к бронхиту пневмонии достаточно сложно. Как правило, патогенез, особенно у представителей молодого поколения, начинается достаточно остро.
При этом наблюдаются:
- фебрильная температура (38-39° С);
- лихорадка или озноб;
- головная боль;
- слабость;
- кашель, сначала сухой или со скудной гнойной мокротой;
- боль в груди может говорить о вовлечении плевры в патогенез;
- из-за снижения функциональной деятельность легких дыхание учащается до 25-30 дых. актов в минуту;
- одышка
- неравномерные движения грудной клетки (одна часть несколько отстает от другой).
Заметка. Поскольку возбудители госпитальной и бронхопневмонии в обоих случаях нередко одни и те же, то эти заболевания часто связывают между собой.
Диагностика
Врач (терапевт или пульмонолог) проводит беседу с пациентом, узнает особенности клиники (начало, характер, течение), проводит физикальный осмотр и наплавляет на дополнительное обследование (таблица).
При аускультации грудной клетки слышны влажные мелкопузырчатые хрипы над зоной воспаления, дыхание в бронхах жесткое, перкуссионные звуки изменены (укорочены, нередко с тимпаническим оттенком, при мелкоочаговом поражении перкуторный звук обычный). Отмечается тахикардия (пульс до 100-ПО/мин.), тоны сердца часто приглушены.
Таблица. Диагностика бронхиальной пневмонии:
| Способ | Характеристика |
| В периферической крови выявляется лейкоцитоз и повышение скорости оседания эритроцитов. Это означает, что в организме начался и протекает воспалительный процесс. | |
| Помогает выявить вид возбудителя, а это важно с терапевтической точки зрения (выясняется чувствительность к антибиотикам), исключается туберкулез, а наличие патогенных клеток помогает заподозрить канцерогенез. | |
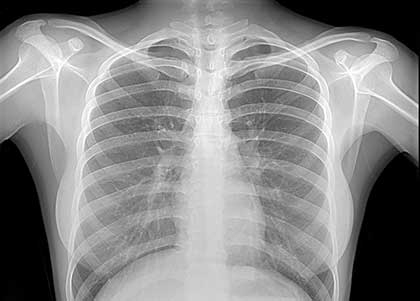
| Является золотым стандартом в пульмонологической практике. В данном случае скорее всего пациенту будет назначено два снимка (во фронтальной и боковой проекциях), потому что на обычном фото бронхопневмонию трудно отличить от бронхита. Визуализируют очаговые зоны поражения ткани и места закупорки бронхиол. | |
| Показана в сложных ситуациях для уточнения диагноза. Метод является наиболее точным, но его цена достаточно высока, при этом больной получает в три раза больше облучение, нежели при обычном рентгене. | |
| Часто назначается при хронических формах и тяжелом течении. Этот способ эндоскопии позволяет осмотреть внутренние поверхности бронхов, отобрать образцы тканей или экссудата, а также провести санацию. |
Лечение
Терапевтическая тактика схожа с другими видами воспалений легких. Ее основу составляют антибактериальные препараты, чаще цефалоспорины и пенициллины (сначала внутривенно или внутримышечно, затем перорально), обычно в течении 10-14 дней.
Чем раньше будет начато их применение, тем легче и быстрее удается справиться с болезнью и ее негативными последствиями. Без употребления антибиотиков патогенез прогрессирует и чреват серьезными осложнениями. Назначение нескольких видов лекарств одновременно является обычной практикой особенно в тяжелых случаях.
Параллельно, назначаются препараты для облечения и устранения болезненной симптоматики. Это жаропонижающие (парацетамол и др.), муколитики и отхаркивающие (амброксол, АСС, проспан и др.), бронхолитики (вентолин или сальбутамол) по показаниям в ингаляционной форме, иммуностимуляторы, витаминно-минеральные комплексы.
Пока есть температура важно соблюдение постельного режима. После ее нормализации может быть назначено физиотерапевтическое лечение (ингаляции, массажи, ЛФК, электрофорезы, УВЧ и прочее).
Пациент должен пить достаточное количество жидкости и получать сбалансированное питание. Нужно проветривать помещение, при теплой погоде обеспечить поступление свежего воздуха, летом полезны прогулки.







 Нравится статья
Нравится статья 

